![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
78 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
No transplante renal, os resultados são melhores com dador vivo ou cadáver?
|
dador vivo
- SV 1A 96% vs 92% (< isquemia) - SV enxerto 20A vs 14A |
|
|
|
*A taxa de mortalidade após transplante é maior no 1º ano e aumenta com a idade do receptor.
|
V
idade 20A » 2% mortalidade idade 30A » 3% mortalidade idade 60A » 6% mortalidade |

|
|
|
*Qual a frequência qualitativa de perda de transplante por rejeição aguda?
|
rara
(mas a >ia dos enxertos acaba por se perder por um processo crónico que afecta todas as regiões do rim) |
|
|
|
Actualmente nos EUA são feitos mais transplantes de cadáver ou de dador vivo?
|
cadáver (2x mais)
MNEM: nos EUA há mais homicídios e menos solidariedade |
|
|
|
Quais são os 4 grupos de dadores de coração parado que podem ser usados para transplante renal?
|
- morto à admissão (classe I) - PCR falhada (classe II)- a aguardar morte cardíaca (classe III) - morte cerebral (classe IV) - PCR intrahospitalar (classe V) |

|
|
|
*Há muitas contraindicações absolutas para transplante renal.
|
F - há poucas CI absolutas
|
|
|
|
*Diabéticos e idosos têm geralmente esperanças médias de vida (EMV) semelhantes no transplante e na diálise.
|
F
- têm menor SV que outros transplantados - mas mesmo estes têm maior EMV com transplante do que com diálise |
|
|
|
*Na selecção do receptor, qual o actual gold standard quanto à EMV do candidato a transplante?
|
Pelo menos 5A de EMV
(e podem ter alta após 5 dias) |
|
|
|
*Quais são as 2 comorbilidades infecciosas consideradas CI absolutas para transplante na maioria dos centros?
|
SIDA e hepatite activa (HIV+ não!)
|
|
|
|
*Quais são as 2 únicas CI imunológicas absolutas para transplante renal?
|
ABO e HLA-I
coração » ABO e tamanho corporal fígado » ABO e tamanho corporal (sem ABO se emergente e fígado dividido) |
|
|
|
Qual o cromossoma onde se encontra o gene do antigénio major (o HLA)?
|
Cr. 6
Cr.6 » DRPQ-AR (PKHD1 - fibrocistina) |
|
|
|
Porque se considera que os antigenios minor (eg. ABO) podem ter um papel crucial no transplante renal? |
5% dos enxertos HLA-idênticos são rejeitados |
|
|
|
O sistema Rh não é motivo de preocupação visto não se encontrar presente no enxerto.
|
V
|
|
|
|
*Transplante renal de gémeos idênticos prescindem de qualquer tipo de imunossupressão.
|
V (ao contrário de irmãos HLA-idênticos)
|
|
|
|
*Uma prova cross-match positiva indica a presença de que tipo de Ac's? Que linfócitos são usados?
|
HLA classe I; linfócitos T
|
|
|
|
*Que tipo de Ag é responsável pela rejeição hiperaguda? Que tipo de reacção é esta?
|
HLA classe I; vasculite
|
|
|
|
*Como são tipicamente os níveis de anticorpos e a sua especificidade em doentes dialisados?
|
flutuantes
|
|
|
|
*Que exame veio mostrar que podem haver Ac's HLA que não conferem CI absoluta para transplante?
|
citometria de fluxo (conseguiu detectar outros Ac's não detectáveis pelo cross-match)
|
|
|
|
Em que grupo de doentes é particularmente grande o risco de rejeição mediada por Ac's HLA classe II?
|
nos que já tiveram uma rejeição precoce de transplante
|
|
|
|
Que células imunitárias expressam apenas HLA-I? E quais expressam HLA-I e HLA-II? |
- Linfócitos T - Linfócitos B (estes são os usados se necessário testar HLA-II) |
|
|
|
*Quais são as 5 fontes de pré-sensibilização antigénica?
|
- vacinas
- infecção - gravidez - transplante - transfusões (HD não!) |

|
|
|
Plasmaferese e Ig's são úteis na dessensibilização e ▼ risco de rejeição hiperaguda.
|
V
|
|
|
|
*A SV 1A com dadores vivos familiares 1º grau é 20-30% superior ao dador cadáver.
|
F (5-7% superior)
|
|
|
|
A SV de um enxerto de dador vivo não relacionado é semelhante à de dadores vivos relacionados ou com HLA match perfeito.
|
V
|
|
|
|
*Na colheita de rim de cadáver, qual o tempo máximo de isquemia fria?
|
48h
fígado » 20h máx; 12h +razoável coração » 3h |
|
|
|
Que células participam na rejeição por Ag's HLA classe I? E HLA classe II?
|
T CD8 (citotóxicos » hiperagudo)
T CD4 |
|
|
|
Na rejeição do enxerto, participam mecanismos celulares e humorais.
|
V
|
|
|
|
Que IL está aumentada na rejeição do enxerto? |
IL-2 |
|
|
|
No transplante renal, usa-se IS de indução e manutenção. Qual destas é usada em todos? E qual em apenas na maioria? |
- manutenção (excepto gémeos idênticos) - indução |
|
|
|
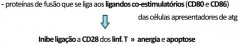
Dos agentes usados na IS de indução, qual é dirigido a um receptor apenas presente nas cél. T recentemente activadas?
|
inibidores da cadeia α da IL2
(é o único agente indutor não depletor) |
|
|
|
*Na IS de manutenção, os GCT's são usados no tratamento da rejeição aguda e crónica.
|
V
- prednisolona » rejeição crónica - metilprednisolona » rejeição aguda |
|
|
|
Na IS de manutenção, que fármaco substituiu a AZA na maioria dos centros?
|
MFM (> potência na prevenção e reversão da rejeição)
|
|
|
|
Qual o EL mais problemático na utilização da ciclosporina na manutenção da IS?
|
nefrotoxicidade (tacrolimus tb é nefrotóxico)
|
|
|
|
*Quais são os 2 inibidores da calcineurina abordados neste capítulo?
|
ciclosporina e tacrolimus
(modo de acção semelhante: ▼ IL2) |
|
|
|
*Qual dos 2 inibidores da calcineurina é mais diabetogénico?
|
tacrolimus
ciclosporina: hirsutismo e hiperplasia gengival |
|
|
|
Qual dos 2 inibidores mTOR tem melhor biodisponibilidade
|
everolimus (vs sirolimus)
|
|
|
|
Qual a posologia do belatacept, um agente usado na IS de manutenção?
|
infusão IV mensal
|
|
|
|
Após transplante de rins cadavéricos, a sobreposição rejeição/NTA é um evento raro.
|
F (comum)
|
|
|
|
Que fármaco usado na IS de manutenção pode prolongar a NTA após transplante renal?
|
ciclosporina (é nefrotóxica)
|
|
|
|
A clínica da rejeição de transplante é frequentemente de febre, edema e dor no local do enxerto.
|
F - raramente
(▲Cr pode ser único sinal e é um indicador tardio de rejeição) |
|
|
|
Qual o efeito nefrotóxico crónico dos inibidores da calcineurina na hemodinâmica renal?
|
constrição da arteríola aferente (lesão permanente se tx crónico)
|
|
|
|
Que exame se usa para DDx entre rejeição e nefrotoxicidade por inibidores da calcineurina?
|
biópsia
(sugere nefrotox: fibrose intersticial, vacúolos, espessamento arteriolar) |

|
|
|
Qual o Tx de 1ª linha para reversão da rejeição aguda? E 2ª linha?
|
1ª » Metilprednisolona EV 3d
2ª » ATG |
|
|
|
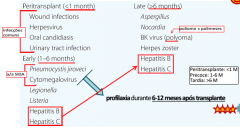
*De que forma são classificadas as infecções oportunísticas a/a transplante renal?
|
- peritransplante (<1M)
- precoces (1-6M) - tardias (>6M) |

|
|
|
Que tipo de infecções são as mais comuns no 1º mês após transplante? |
bacterianas |

|
|
|
Quais são as 2 infecções precoces (1-6M) que motivam profilaxia 6-12M e estão tb a/a SIDA?
|
- pneumocystis (TMP-SMX)
- CMV (valganciclovir) |

|
|
|
Qual a mortalidade a/a infecção grave por CMV (receptor sem anti-CMV com enxerto CMV+)?
|
15%
|
|
|
|
Que ECD dá um Dx precoce de infecção por CMV? Que tipo de Ig se pode pesquisar no sangue?
|
virémia; IgM
|
|
|
|
*A que família de vírus pertencem os virus BK, JC e SV40 (tardia >6M)? Qual o significado prognóstico da reactivação do BK? |
- grupo poliomavirus - 50% têm fibrose e perda do rim ao fim de 1 ano MNEM: BK is Bad for Kidney! |
|
|
|
Qual a única bactéria responsável por infecções tardias (>6M) após transplante renal?
|
nocardia
- pneumocystis é precoce (1-6M) |
|
|
|
A suspensão/redução da IS (eg. ELs) resulta frequentemente em rejeição em poucos dias.
|
F (geralmente não há rejeição durante algumas semanas)
|
|
|
|
*O CMV é um virus RNA raro mas perigoso nos receptores de transplante.
|
F (DNA e é comum!)
|
|
|
|
*Qual a atitude terapêutica benéfica para ▼ inevitável taxa de progressão da doença renal no rim transplantado? |
IECA BCC são geralmente a 1ª linha na HTA Biópsia » distingue rejeição de GESF secundária |

|
|
|
*Qual a incidência de cancro nos doentes sob IS?
|
5% (100x a população geral)
|
|
|
|
*Os transplantados têm maior mortalidade CV que a população geral.
|
V
tanto dialisados como transplantados, principalmente DM, e tem vindo a aumentar! |
|
|
|
Entre transplantados renais, qual a % de mortes atribuíveis a DCV?
|
>50%
|
|
|
|
Quais são as duas causas de necrose asséptica da cabeça do fémur, a/a DRC?
|
- GCTs
- HPTH terciário » hiperCa |
|
|
|
V/F - As complicações r/c paratiroides têm vindo a aumentar na DRC?
|
F
- ▼ drasticamente devido a melhores técnicas dialíticas - a mortalidade por motivos CV tem vindo a aumentar |
|
|
|
No transplantado, qual das hepatites é mais fatal e rapidamente progressiva?
|
Hep. B
|
|
|
|
Que agente é eficaz tanto no tratamento como na profilaxia da infecção por CMV?
|
valganciclovir
|
|
|
|
Os critérios expandidos para dador são nais usados para que população receptora? |
mais velhos |

|
|
|
O transplante renal é o único que requer compatibilidade de ambos HLA e ABO. Hematopoiético: ___ Pulmão: ___ Fígado: ___ Coração: ___ |
MO » só HLA Pulmão » só ABO Fígado » ABO + tamanho corpo Coração » ABO + tamanho corpo Rim » HLA-I + ABO |
|
|
|
Em que esquema de IS (indução ou manutenção) os agentes estão divididos em policlonais/monoclonais e depletores/não depletores? |
indução |
|
|
|
Na IS de indução são usados 2 agentes depletores que podem ser usados também como "outros tratamentos" dos SMD. Quais? |
ATG (policlonal) alemtuzumab (monoclonal) |
|
|
|
Os inibidores da calcineurina não têm toxicidade medular. |
V |
|
|
|
*Anticonvulsivantes como a fenitoína ou carbamazepina são ___ do P450 enquanto que antimicrobianos como cotoconazol ou eritromicina são ___ do P450. |
- indutores (▲ outros fármacos) - inibidores (▼ outros fármacos) MNEM: os anticonvulsivantes induzem o sono |
|
|
|
Que tratamento deve ser instituído ao receptor do transplante nas 48h prévias à cirurgia? |
diálise |
|
|
|
A rejeição mediada por anticorpos é de bom prognóstico. |
F |
|
|
|
Qual o antifúngico de eleição para infecções fúngicas sistémicas? |
anfotericina B |
|
|
|
Que infecção fúngica ocorre tardiamente (> 6M) |
aspergilose (candidíase oral é peritransplante <1M) |
|
|
|
Que infecção herpética acontece no período peritransplante (< 1M)? |
herpes (aciclovir) |
|
|
|
Que agente usado na IS de manutenção pode dar icterícia após transplante? |
AZA (MNEM: pássaro amarelo) |
|
|
|
Que distúrbio do cálcio acontece após transplante renal? |
hipercalcémia (HPTH terciário) |
|
|
|
Na anemia após transplante renal, em que situação a EPO é uma opção? |
TFG < 60 (estadio 3) DRC » a anemia surge a partir do estadio 3 e está presente em quase todos os estadios 4. |
|
|
|
*Receptores de rim de irmão HLA idêntico nunca sofrem rejeição. |
F (5%) gémeo idêntico » nunca sofre rejeição |
|
|
|
*O rim transplantado é colocado na FID. |
F (FIE) |
|
|
|
*Qual dos IS de manutenção deve ver a sua dose reduzida se necessário tratar hiperuricémia com alopurinol? |
AZA (evitar esta combinação) |
|
|
|
*Na IS de manutenção , o sirolimus é habitualmente usado em combinação com um inibidor da calcineurina ou MFM. |
V |
|

