![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
50 Cards in this Set
- Front
- Back
|
Kopfschmerzen
・DD (4) (Tabelle) |

- Migräne
- Spannungskopfschmerz - Cluster-Kopfschmerz (Bing-Horton-Syndrom) - Medikamenten-induzierter Kopfschmerz - Trigeminusneuralgie (Tic douloureux) - Paroxysmale Hemikranie |
|
|
Migräne
・Epidemiologie (2) |
- Geschlecht: ♀>♂
- Erkrankungsbeginn → ♀: Pubertät → ♂: Junges Erwachsenenalter |
|
|
Migräne
・Ätiologie (2) |
- Familiäre Dispositio
- Mögliche Triggerfaktoren → Klimaeinflüsse: Wetterwechsel, Kälte → Genussmittel: Alkohol, Nikotin, Zitrusfrüchte, Milchprodukte, tyraminhaltige Lebensmittel (Schokolade, Rotwein) → Veränderungen des Schlaf-Wach-Rhythmus, Zeitverschiebungen → Nach einer anstrengenden, stressigen Zeit (sogenannte "Feiertagsmigräne") → Menstruation, Hormoneinnahme (Kontrazeptiva) |
|
|
Migräne
・Klassifikation (2) |
- Migräne ohne Aura (ca. 70-90%)
- Migräne mit Aura-Phänomenen (Migraine accompagnée; ca. 10-30%) |
|
|
Migräne
・Klinik (5) |
- Kopfschmerzen → Stimmungsveränderung, Heißhunger oder Appetitlosigkeit, Schwierigkeiten beim Schreiben und LesenVermehrtes Gähnen - Begleitphänomene → Photophobie, Phonophobie → Übelkeit/ Erbrechen → Verstärkung durch körperliche Tätigkeiten |
|
|
Migränemit Aura-Phänomenen
・Klinik (4) |
- Anfallsweise auftretende, reversible fokale neurologische Symptome
→ Paresen, Parästhesien → Schwindel → Aphasie Beteiligung des Sehnervs = Migraine ophthalmique -> Eine Konstriktion der A. cerebri posterior, welche unter anderem die Sehrinde versorgt - Photopsien (Flimmerskotom) von parazentral nach peripher wandernd - Gezackte Grenzlinie - Fortifikationsspektren (Sternförmige, gezackte Figuren, deren Form früherer Forts (Festungsanlagen) ähnelt) - Lichtblitze - grelle Farbwahrnehmung --> Eine Rhinorrhö ist kein Symptom der Migräne, sondern tritt im Rahmen von trigemino-autonomen Kopfschmerzen wie beispielsweise dem Cluster-Kopfschmerz auf.! |
|
|
Migräne
・Kopfschmerzen Qualität (4) |
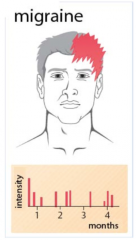
- Ca. 60% einseitig -> kann die Seite wechseln, insbesondere frontal, frontotemporal, retroorbital
- Dauer: 4-72 Stunden Verlauf: - Langsam zunehmenderSz - SchmerzCharakter: Pulsierend, bohrend, hämmernd |
|
|
Migräne
・Sonderformen (3) |
- Migraine sans migraine
- Basilarismigräne - Ophthalmoplegische Migräne - Vestibuläre Migräne |
|
|
Migraine sans migraine
・Definition (2) |
- Typischer Kopfschmerz fehlt, aber Aurasymptome (→ Migräne mit Aura)
- Häufig entwickelt sich im Verlauf der Erkrankung eine typische Migräne mit Kopfschmerzen |
|
|
Basilarismigräne
・Definition (2) --> Zugrunde liegen vermutlich vasospastische Veränderungen im Bereich der A. basilaris. |
- Okzipital betonter Kopfschmerz
- Aurasymptome 2 von 6 Beidseitige Gesichtsfeldausfälle oder Doppeltsehen Dysarthrie Ataxie Hörminderung, Tinnitus oder Schwindel Beidseitige Paresen oder beidseitige Par- bzw. Hypästhesien Bewusstseinsstörung |
|
|
Ophthalmoplegische Migräne
・Definition (3) |
- Meist Kinder betroffen
- Migränekopfschmerzen - Paresen einer oder mehrerer Nerven für die Okulomotorik (Hirnnerven III,IV,VI) → Doppelbilder |
|
|
Vestibuläre Migräne Epi, Kl, TH |
- Epid: häufigste Urs von spontan rezidiv Schwindelattaken im mittleren Lebensalter - Kl: Kopf-Sz, Deh- und Schwankschwindel mit Zeichen einer peripher - od zentral-vestibulären Störung = U.a. Spontan- oder Lagerungsnystagmus - Th: Migräne-Th + Antivertiginosa (Dimenhydrinat) |
|
|
Migräne
・Therapie (3) |
- Allgemeine Massnahmen (Patienten von äußeren Reizen (Licht, lauten Geräuschen usw.) abschirmenBettruhe)
- Medikamentös - Prophylaxe → Nicht-medikamentös → Medikamentös |
|
|
Migräne
・Medikamentöse Therapie (4) Akut |
- Eine möglichst frühe und hochdosierte Medikamenteneinnahme ist häufig entscheidend für den Therapieerfolg
- Leichte bis mittelstarke Migräneattacke → Mittel der 1. Wahl sind NSAR (ASS oder Ibuprofen) und andere Nichtopioidanalgetika (z.B. Paracetamol) - Mittelschwere bis schwere Migräneattacke → Triptane (z.B. Sumatriptan) →Ergotamintartrat: Nur bei sehr langen Anfällen oder mehrfachen Rezidiven →Nichtopioidanalgetika + NSAR - Bei allen Attacken zusätzlich ein Antiemetikum: Metoclopramid 20mg, p.o. (bei Kindern wegen Dyskinesie als Nebenwirkung bevorzugt Gabe von Domperidon) |
|
|
Triptane
・Wirkung (3) - Sumatriptan - Almotriptan APP: oral, nasal, rektal, s.c. |
- Agonist des 5-HT₁-Rezeptors
- Im Bereich der Duraarterien wird die perivaskuläre aseptische Entzündung gehemmt (zentraler Effekt) zudem Vasokonstriktion - Wiederkehrkopfschmerz (headache recurrence): Wiederauftreten nach primär wirksamer Therapie; erneute Gabe ist dann möglich |
|
|
Triptane
・Nebenwirkungen (5) |
- Passagerer Blutdruckanstieg (häufig)
- koronare Ischämien (selten) - Parästhesien und Kältegefühl der Extremitäten - Schwindel, Müdigkeit, Flush - Kopfschmerzen bei zu häufiger Anwendung (max. 10x/Monat) |
|
|
Triptane
・Kontraindikationen (4) |
- Koronare Herzkrankheit
- pAVK - Hypertonie - Schwangerschaft und Stillzeit (muttermilchgängig → mindestens 12 Stunden Stillpause nach Einnahme) |
|
|
Migräne
・Nicht-medikamentöse Prophylaxe (4) |
- Lebensstiländerung (Vermeidung von Stress, Sport) - Ausdauersport: 3x/ Woche: Schwimmen, Fahrrad, Joggen) - Muskelrelaxation nach JakobsonBiofeedback-Training - Akupunktur - Neuraltherapie |
|
|
Migräne
・Medikamentöse Prophylaxe Indikation (3) |
- >3 Attacken/ Monat
- Migräneattacke >72h - lang anhaltende Aura-Phänomene |
|
|
Migräne
・Medikamentöse Prophylaxe (3) 1. Wahl |
- Beta-Blocker (z.B. Metoprolol, Bisoprolol, Propranolol)
- Topiramat (Antiepileptikum, das vor allem über eine Erhöhung der GABA-Aktivität wirkt.) - Flunarizin (Kalziumkanalblocker mit weiteren antagonistischen Wirkungen (Dopamin, Serotonin u.a.).) - Valproat |
|
|
Migräne
・Komplikationen (2) |
- Status migraenosus
- Migränöser Infarkt |
|
|
Status migraenosus
・Definition (2) |
- Migräneattacke, die länger als 3 Tage anhält
- Therapie: Glukokortikoide → Einmalige Gabe von Prednison oder Dexamethason |
|
|
Migränöser Infarkt
・Definition (4) |
- Persistierende Migräne mit Aurasymptomen in Kombination mit einem Infarktgeschehen (z.B. klinisch fokal-neurologische Ausfälle)--> für Frauen unter 45 Jahren besteht,
Diagnosekriterien + Klinik - Persistenz der Aura über mindestens 60 Minuten - Nachweis eines Infarktgeschehens (in einem relevanten Hirnareal) in der Bildgebung (mittels MRT oder CCT) - Der ischämische Infarkt ist nicht auf eine andere Erkrankung zurückzuführen |
|
|
Spannungskopfschmerz
・Definition (2) |
- häufigster Kopfschmerztyp.
- Muskuläre Verspannungen, Klimaveränderungen, Schlafmangel, Alkoholabusus sowie Stress prädisponieren für diesen Kopfschmerz |
|
|
Spannungskopfschmerz
・Klinik (5) (Bild) |
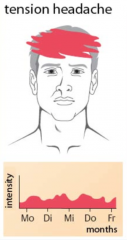
- Kopfschmerzen: Holozephal oder bifrontal
- Dumpf drückend, ziehend, pressend, nicht pulsierend (Schraubstockgefühl) - Mäßige Intensität - Keine Verstärkung durch körperliche Tätigkeit - Keine vegetativen Begleitsymptome: Kein Erbrechen, allenfalls mäßige Übelkeit, Phono- oder Photophobie |
|
|
Spannungskopfschmerz
・Einteilung (2) |
- Episodischer Spannungskopfschmerz
→ ≤15 Tage/Monat, über mindestens 3 Monate → ♂<♀ - Chronischer Spannungskopfschmerz → >15/Monat, über mindestens 6 Monate → ♂=♀ |
|
|
Episodischer Spannungskopfschmerz
・Therapie (1) Episodisch |
- ASS, Paracetamol, Ibuprofen
|
|
|
Chronischer Spannungskopfschmerz
・Therapie (2) Chronisch |
- Trizyklische Antidepressiva (z.B. Amitriptylin 50-100mg/Tag, p.o.)
- NSAID, Paracetamol und Antiemetika nicht häufiger als 2x/Woche Durch zu häufige Einnahme von Analgetika droht ein Teufelskreis. Der chronische Kopfschmerz kann zu einem medikamenteninduzierten Kopfschmerz werden. |
|
|
Spannungskopf-Sz Th Allgemein |
- Beratung hinsichtlich Lebensführung -> Vermeiden von Termindruck und Schlafmangel - Regelmäßig Bewegung -> 3x/Woche Schwimmen, Fahrrad fahren, Joggen - VT -> Muskelrelaxation nach Jacobson, Stressbewältigungstraining |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Definition (2) |
- gehört zu den trigemino-autonomen Kopfschmerzen
- unvermittelt auftretenden, streng einseitigen Kopfschmerz von sehr hoher Schmerzintensität |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Epidemiologie (2) |
- Geschlecht: ♂>♀ (3:1)
- Alter: Häufigkeitsgipfel 30.-50. Lebensjahr |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Ätiologie (3) |
- Unbekannt
- Risikofaktor: Nikotinabusus - Möglicher Triggerfaktor: Alkohol |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Klinik (6) (Bild) |
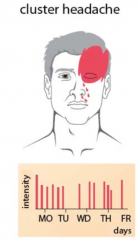
- i.d.R. 1-3 Anfälle/24h
- In 50% der Fälle aus dem Schlaf heraus-> Typischerweise mit sogenanntem "Pacing around": Patient wacht auf und läuft rastlos umher - Teilweise über Monate Anfallsfreiheit - Anfallsdauer: 30-180 Min. - Anfallscharakter: Starke, einseitige, periorbital lokalisierte Kopfschmerzen - Zusätzlich sind autonome Symptome obligat |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・autonome Symptome (4) |
- Ipsilaterale konjunktivale Injektion und/oder Lakrimation (Tränenfluss)
- Ipsilaterale Rhinorrhoe und Schleimhautschwellung der Nase - Ipsilateral lokalisiertes, partielles Horner-Syndrom - Ipsilaterales Schwitzen an Stirn oder Gesicht Eine Photopsie (optische Halluzination) ist ein typisches Symptom bei Migräne. An okulären Symptomen zeigen sich beim Cluster-Kopfschmerz ipsilaterale konjunktivale Injektion und/oder Lakrimation. |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Akuttherapie (2) |
- 100% Sauerstoffgabe (z.B. 8l/min über 15 Minuten)
- Triptane (z.B.: Sumatriptan oder Zolmitriptan) (Sowohl übliche Schmerzmittel wie NSAR als auch Opioidanalgetika sind bei den meisten Patienten mit Cluster-Kopfschmerzen wirkungslos!) |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Prophylaxe (3) |
- Mittel der 1. Wahl: Verapamil,
--> bis Wirkungseintritt evtl. zur Überbrückung Glukokortikoide -> Prednisolon - Mittel der 2. Wahl: Lithium, Topiramat - Alternative Optionen: Valproat, Dihydroergotamin, Pizotifen, Capsaicin-Nasensalbe (Einnahme über mindestens 6 Wochen, da die Clusterkopfschmerzperioden zumeist über diesen Zeitraum andauern.) |
|
|
Cluster-Kopfschmerz (Bing-Horton-Syndrom)
・Chirurgische Therapie (2) |
- Der Nervus occipitalis major entspringt aus dem posterioren Ast (Ramus dorsalis) des 2. zervikalen Spinalnerven (C2).
- bilaterale Stimulation des N. occipitalis major --> In etwa 50 % der Fälle erfolgreich und daher vor einer Tiefenhirnstimulation zu versuchen. Alternativ kann auch die wiederholte Injektion von Kortikoiden und Lokalanästhetika an den N. occipitalis major versucht werden. Langzeiterfahrungen stehen jedoch noch aus. - Tiefenhirnstimulation des posterioren, inferioren Hypothalamus --> Erfolgsrate wie bei der bilateralen Stimulation des N. occipitalis major (50%), jedoch höheres Risikoprofil. Sekundäre Verschlechterungen nach initialer Besserung wurden in Studien beschrieben. - Positiver Effekt in Einzelfallstudie: - Applikation von Glycerol/Lokalanästhetika in das Ganglion Gasseri oder die Cisterna trigeminalis - vaskuläre Dekompression - Radiatio der Eintrittszone des N. Trigeminus Interventionelle Verfahren sind erst nach Versagen aller medikamentösen Maßnahmen und sicherem Ausschluss eines symptomatischen Clusterkopfschmerzes in Betracht zu ziehen, da die Gefahr einer iatrogenen Trigeminus-Neuralgie besteht! |
|
|
Medikamenten-induzierter Kopfschmerz
・Definition (3) |
- Kopfsz durch häufiger Einsatz von Analgetika (>10x/Monat)
→ Mögliche Medikamente: NSAR, Paracetamol, Opiate, Triptane, Ergotamine - Pathophysiologie unklar, vermutlich genetische Disposition, ♀>♂ - Häufig sind Patienten betroffen, die an Migräne oder Spannungskopfschmerzen leiden (Bei anderen Erkrankungen, die häufigen Einsatz von Analgetika erfordern, findet sich nur selten ein Medikamenten-induzierter Kopfschmerz.) |
|
|
Medikamenten-induzierter Kopfschmerz
・Klinik (3) (Bild) |
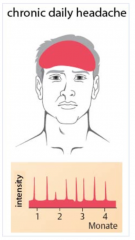
- Täglicher, dumpfer Dauerkopfschmerz
- Müdigkeit, Übelkeit, Lärm- und Lichtempfindlichkeit möglich - Vorübergehende Besserung nach Analgetikaeinnahme |
|
|
Medikamenten-induzierter Kopfschmerz
・Therapie (2) |
- Komplettes Absetzen aller Analgetika, ggf. unter stationären Bedingungen (Opiate müssen ausgeschlichen werden)
- Auftretende Kopfschmerzen können ggf. durch Glukokortikoide oder Neuroleptika gelindert werden (Sind NSAR nicht ursächlich, kann auch Naproxen zum Einsatz kommen) |
|
|
Trigeminusneuralgie (Tic douloureux)
・Definition (1) |
- blitzartig einschießender, sehr quälender Gesichtsschmerz, der bevorzugt im Versorgungsgebiet des zweiten und dritten Trigeminusastes lokalisiert ist
|
|
|
Trigeminusneuralgie (Tic douloureux)
・Epidemiologie (2) |
- Geschlecht: ♀>♂
- Alter: Häufigkeitsgipfel 70.-80. Lebensjahr |
|
|
Trigeminusneuralgie (Tic douloureux)
・Ätiologie (2) |
- Klassisch (früher idiopathisch)
→ Pathologischer Gefäß-Nerven-Kontakt, ca. 80% Kompression des Nervus trigeminus durch die A. cerebelli superior -> "Janetta-Mechanismus" - Symptomatisch → Multiple Sklerose, Raumforderungen, Ischämien im Bereich des Nervus trigeminus |
|
|
Trigeminusneuralgie (Tic douloureux)
・Klinik (4) |
- Mehrfach am Tag blitzartig einschießende, einseitig lokalisierte Gesichtsschmerzen
- Reflektorisches Zucken der mimischen Muskulatur--> Daher der Name Tic douloureux - Triggerfaktoren: Kauen, Sprechen, Berührung - Lokalisation: Betroffen ist meist der zweite und/oder dritte Trigeminusast |
|
|
Trigeminusneuralgie (Tic douloureux)
・Therapie (3) |
- Akuttherapie: Phenytoin i.v. - Prophylaxe (bevorzugt Monotherapie) → Mittel der 1. Wahl: Carbamazepin, Oxcarbazepin → Mittel der 2. Wahl: Baclofen, Phenytoin, Lamotrigin - Operativ → Mikrovaskuläre Dekompression nach Jannetta (Über eine subokzipitale Kraniektomie in Intubationsnarkose wird der Gefäß-Nerven-Kontakt zwischen N. trigeminus und der A. cerebelli superior kurz vor Eintritt in den Hirnstamm durch Einbringen eines kleinen Stücks Materials (z.B. Teflon) behoben.) → Thermokoagulation des Ganglion Gasseri - Bei der symptomatischen Trigeminusneuralgie wird die zugrunde liegende Erkrankung behandelt |
|
|
Trigeminusneuralgie (Tic douloureux)
・Prognose (2) |
- Zumeist progredienter Verlauf
- Etwa ⅓ der Patienten haben nur eine Episode im Leben |
|
|
Paroxysmale Hemikranie
・Defintion (5) DD: Cluster-Kopf-Sz |
- Selten , ♀>♂ (umgekehrt zu Cluster)
- Gleiche Symptomatik wie Cluster Kopsz - In der Regel häufigere, aber kürzere Schmerzattacken 2-45 min - Therapie: Akut keine wirksame Therapie bekannt (Sauerstoff wirkt nicht) - Prophylaxe: Indometacin --> Das Ansprechen auf Indometacin ist differentialdiagnostisch wegweisend für eine paroxysmale Hemikranie. |
|
|
DD Migräne |
|
|
|
Medikamenten-induzierter Kopf-Sz |
- Häufiger Einsatz von Analgetika (>10x/Monat) Mögliche Medikamente: NSAR, Paracetamol, Opiate, Triptane, Ergotamine - wahrsch genetisch, v.a. Frauen - Häufig sind Patienten betroffen, die an Migräne oder Spannungskopfschmerzen leide, sonst nur selten Kl: - täglicher, dumpfer Dauerkopfschmerz, vorübergehnde Besserung nach Analgetikaeinname, Müdigkeit, Überlkeit, Lärm- und Lichtempfindlichkeit Th: komplettes Absetzen aller Analgetika unter stationären Bedingungen -> Th: - Übelkeit: MCP, Domperidon - Kopf-Sz: Gc od Neuroleptika - Migräne: Px mit ß-Blockern - Spannungs-Kopf-Sz: Px mit trizyklika - ggf VT |
|
|
DD: Trigeminusneuralgie Atypischer Gesichtsschmerz = Anhaltender idiopathischer Gesichtsschmerz |
Ät: idiopathisch -> Phantomschmerz? HNO/Zahn Epi: ♀>♂ Kl: D: Ausschlussdiagnose Th: 1. Wahl: Amitriptylin |

