![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
141 Cards in this Set
- Front
- Back
|
Glomerulopathien ・Definition (1) |
- heterogene Gruppe von Erkrankungen, die zu einer strukturellen oder funktionellen Schädigung des Glomerulums führen |
|
|
Glomerulopathien |
- Einteilung nach Ort der Erkrankung - Einteilung nach Ätiologie - Einteilung nach Pathogenese - Einteilung nach Morphologie - Einteilung nach Befallsmuster - Einteilung nach Klinik |
|
|
Glomerulopathien |
- primäre Glomerulopathien → Erkrankungen die sich primär am Glomerulum abspielen
- sekundäre Glomerulopathien → Erkrankungen die sich als Folge einer Systemerkrankung am Glomerulum manifestieren |
|
|
Glomerulopathien |
- Entzündliche Glomerulopathien - Nicht entzündliche Glomerulopathien (zb diabetische Nephropathie, Amyloidose, hereditäre Glomerulopathien) |
|
|
Entzündliche Glomerulopathien ・Synonym (1) |
- Glomerulonephritiden (GN) |
|
|
Entzündliche Glomerulopathien |
- neben der vaskulären und diabetischen Nephropathie die häufigste Ursache der chronischen Niereninsuffizienz |
|
|
Entzündliche Glomerulopathien |
- Bildung von Antikörper gegen körpereigene Antigene - Immunkomplexbildung |
|
|
Entzündliche Glomerulopathien |
- Gemeinsame Endstrecke: Freisetzung lokaler Entzündungsmediatoren (Eicosanoide, Zytokine) und Wachstumsfaktoren (z.B. TGF-β. TGF-β) → ↑Synthese von Kollagen und anderen Matrixbestandteilen → irreversible Narbenbildung und strukturelle Zerstörung des Glomerulums |
|
|
Nicht entzündliche Glomerulopathien ・Pathogenese (2)
|
- Pathogenese abhängig von der zugrunde liegenden Erkrankung - Gemeinsame Endstrecke: Zerstörung des Glomerulums |
|
|
Glomerulopathien |
- Glomerulumschädigungen → Beeinträchtigung der Filtrationsbarriere (Erythrozyturie und Proteinurie) → sklerotische Veränderungen an den Glomerula und Tubulushypertrophie → konsekutives Absterben funktionstüchtiger Nephrone → NI |
|
|
Glomerulopathien |
- Proliferative Glomerulopathien - Nicht proliferative Glomerulopathien |
|
|
Proliferative Glomerulopathien ・Definition (1) |
- Hier kommt es als Antwort auf die produzierten Wachstumsfaktoren zu einer Proliferation von Mesangiumzellen, Endo- und Epithelzellen mit Zellvermehrung in der Bowmann-Kapsel |
|
|
Proliferative Glomerulopathien |
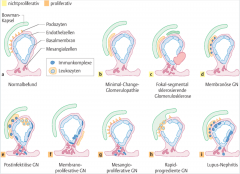
- postinfektiöse GN - membranoproliferative GN - mesangioproliferative GN (inkl. IgA-GN) - rapid-progrediente GN - Lupus-GN |
|
|
Nicht proliferative Glomerulopathien ・Übersicht (3) (Bild) |
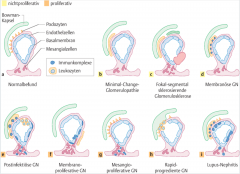
- Minimal-Change-GN - fokal-segmentale Glomerulosklerose - membranöse GN (- zahlreiche sekundäre Glomerulopathien) |
|
|
Glomerulopathien |
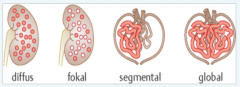
- diffus: Befall aller Glomerula |
|
|
Glomerulopathien |
- Asymptomatische Proteinurie oder Hämaturie - Nephritisches Syndrom - Nephrotisches Syndrom - Chronischer Verlauf |
|
|
Asymptomatische Proteinurie oder Hämaturie ・Definition (3) |
- häufigste Manifestationsform - harmloser Befund - Frühsymptom eines glomerulären Pathomechanismus |
|
|
Nephritisches Syndrom ・Definition (5) |
- Volhard-Trias → Ödeme (durch Überwässerung) → Mikrohämaturie - geringe Proteinurie (< 3 g/d) - Abnahme der GFR
|
|
|
Nephrotisches Syndrom ・Definition (4) |
- Ödeme (durch onkotische Druck) - Proteinurie (> 3 g/d) - Hypoproteinämie (< 3 g/dl) - Hyperlipoproteinämie (Leber versucht zu kompensieren) - ↑Infektanfälligkeit und ↑venöse Thromboseneigung |
|
|
Nephritisches Syndrom vs. Nephrotisches Syndrom (Tabelle 9) |

|
|
|
Glomerulopathien im Detail |
Glomerulopathien mit vorwiegend nephritischem Syndrom
Glomerulopathien mit vorwiegend nephrotischem Syndrom
Glomerulopathien mit diffuser Symptomatik
|
|
|
Glomerulopathien mit vorwiegend nephritischem Syndrom ・Übersicht (3) |
- IgA-Nephropathie - Benigne familiäre Hämaturie - Alport-Syndrom |
|
|
IgA-Nephropathie ・Definition (1) |
- Durch IgA-Ablagerungen im Mesangium imponierende GN. |
|
|
IgA-Nephropathie |
- Morbus Berger - mesangioproliferative IgA-Nephritis |
|
|
IgA-Nephropathie |
- Weltweit häufigste Form der idiopathischen Glomerulopathie. - Altersgipfel 20–30 Jahren. - ♂2-3:1♀ |
|
|
IgA-Nephropathie |
- Häufig bis auf Mikrohämaturie asymptomatisch - 50 % Entwicklung einer Makrohämaturie nach unspezifischen Infekten der oberen Atemwege (↑IgA-Bildung in den Schleimhäuten) - 40% Hypertonie
|
|
|
IgA-Nephropathie |
- Labor - Nierenbiopsie |
|
|
IgA-Nephropathie |
- Nierenretentionsparameter - Urinuntersuchung - 50% ↑Immunglobulin-A-Spiegel im Serum |
|
|
IgA-Nephropathie |
- mehr als 5 Erytrozyten/μl (norm) - Erythrozytenzylinder |
|
|
Erythrozytenzylinder ・Definition (4) |
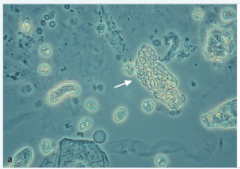
- Zylinder stellen Ausgussformen des tubulären Systems dar und sind somit beweisend für den renalen Ursprung. - Hauptbildungsort der Zylinder ist der distale Tubulus. - Zylinder bestehen aus Tamm-Horsfall-Proteinen (THP, nierenspezifisches Mukoprotein) und Erythrozyten - pathognomonisch für GN |
|
|
IgA-Nephropathie |

- In der Immunfluoreszenzfärbung IgA- und C3-Ablagerungen im Mesangium - In der Lichtmikroskopie sind fokal-segmental betonte mesangiale Proliferationen |
|
|
IgA-Nephropathie |
- symptomatische Therapie (evtl. mit Infektprophylaxe) - Pharmakotherapie |
|
|
IgA-Nephropathie |
- geringe Proteinurie - fehlender Hypertonie - normalen Nierenfunktionswerte |
|
|
IgA-Nephropathie |
- hypertensive Therapie (ACE-Hemmern oder AT1-Rezeptor-Antagonisten) - Immunsuppressive Therapie (Glukokortikoide, Azathioprin bzw. Cyclophosphamid). - Statintherapie |
|
|
IgA-Nephropathie |
- ↑Serumkreatinin - Proteinurie > 1 g/24 h und/oder Hypertonie (Richtwert > 130/80) |
|
|
IgA-Nephropathie |
- progrediente Nierenfunktionsverlust - anhaltender Proteinurie |
|
|
IgA-Nephropathie |
- meist gutartig - 5 % in 25 Jahren Entwicklung einer dialysepflichtigen NI - 30–50 % arterielle Hypertonie - Prognostisch ungünstige Faktoren → männliches Geschlecht → höheres Alter → konstant nachweisbare Proteinurie |
|
|
Benigne familiäre Hämaturie |
- Isolierte familiäre Mikrohämaturie aufgrund einer verdünnten Basalmembran, die nicht mit einer Nierenfunktionseinschränkung einhergeht. |
|
|
Benigne familiäre Hämaturie |
- Syndrom der dünnen Basalmembran |
|
|
Benigne familiäre Hämaturie |
- autosomal-dominanter Defekt der α4-(COL4A4)Ketten des Kollagens Typ IV |
|
|
Benigne familiäre Hämaturie |
- Symptomlose Mikrohämaturie - intermittierenden Makrohämaturien im Verlauf von Infektionen - chronische oder intermittierende Flankenschmerzen |
|
|
Benigne familiäre Hämaturie |
- Hämaturie bei mehreren Familienmitgliedern - Nierenfunktion nicht eingeschränkt - keine begleitende Leukozyturie oder Proteinurie - Histologisch imponiert eine weitestgehend normale Nierenstruktur, jedoch zeigt sich in der Elektronenmikroskopie eine abnorm dünne Basalmembran |
|
|
Benigne familiäre Hämaturie |
- IgA-Nephropathie (Bei Patienten mit asymptomatischer Hämaturie liegt die benigne familiäre Hämaturie etwa so häufig vor wie die IgA-Nephropathie) - Alport-Syndrom (Abgrenzung durch Nierenbiopsie)
|
|
|
Benigne familiäre Hämaturie |
- symptomatische Therapie (z.B. bei Schmerzen) - ACE-Hemmern (positiven Effekt auf die Flankenschmerzen) |
|
|
Benigne familiäre Hämaturie |
- Die Prognose ist gut - Die Hämaturie bleibt ein Leben lang - nur in Ausnahmefällen kommt es zur Funktionseinschränkung der Niere. |
|
|
Alport-Syndrom ・Definition (3) |
- chronische Nephropathie, die mit progressivem Nierenversagen einhergeht - meist X-chromosomal-dominante Vererbung - Selten autosomal-rezessive oder -dominante Vererbung. |
|
|
Alport-Syndrom |
- progressive hereditäre Nephritis |
|
|
Alport-Syndrom |
- Mutation in der α5-Kette des Typ-IV-Kollagens (autosomal: α3-Kette) → Veränderung der Struktur der glomerulären Basalmembran (Sklerosierung des Glomerulums) |
|
|
Alport-Syndrom |
- Mikrohämaturie (seltener rezidivierende Makrohämaturie) und Proteinurie schon im Jugendalter - Spähter Serumkreatinin- und Blutdruckanstieg - 50 % beidseitige Innenohrschwerhörigkeit (Mittel- und Hochfrequenzbereich) im jungen Erwachsenenalter - zwischen 20. und 50. terminale Niereninsuffizienz - 10 % Katarakt, Lenticonus und Retinitis pigmentosa |
|
|
Alport-Syndrom
|
- Anamnese der familiären Taubheit und Niereninsuffizienz - Nierenbiopsie |
|
|
Alport-Syndrom |
- teilweise verdickte, teilweise auch aufgedünnte und faserig zersplitterte Basalmebran, in die Lipidtropfen eingelagert sind. - Mit Fortschreiten der Krankheit kommt es zu einer Sklerosierung der Glomerula und Tubulusatrophie. |
|
|
Alport-Syndrom |
- Es gibt keine kausale Therapie |
|
|
Alport-Syndrom |
- Männer entwickeln in fast allen Fällen eine terminale NI - Bei Frauen verläuft die Erkrankung meist milder |
|
|
Glomerulopathien mit vorwiegend nephrotischem Syndrom ・Übersicht (5) |
- Membranöse GN - Minimal-Change-GN - Fokal-segmentale Glomerulosklerose (FSGS) - Glomerulopathie bei Diabetes mellitus - Glomerulopathie bei Amyloidose |
|
|
Membranöse GN ・Definition (1) |
- Diffuse Immunkomplex-GN mit Immundepotbildungen ausschließlich auf der Außenseite der Basalmembran |
|
|
Membranöse GN |
- epimembranöse GN - perimembranöse GN |
|
|
Membranöse GN |
- häufigste Ursache des nephrotischen Syndroms im Erwachsenenalter |
|
|
Membranöse GN |
- primäre membranöse GN (80 %) - sekundäre membranöse GN (20 %) |
|
|
primäre membranöse GN ・Definition (3) |
- Autoimmunkrankheit - subepitheliale Ablagerung von Immunkomplexen und Komplement. - Zielantigen: Phospholipase-A2-Rezeptor in der Podozytenmembran |
|
|
sekundäre membranöse GN ・Definition (1) |
- Hier finden sich auslösende Faktoren → Medikamente (Gold, Penicillamin, Captopril, NSAR) |
|
|
Membranöse GN |
- 80 % nephrotisches Syndrom mit ausgeprägten Ödemen - 50 % Gewichtszunahme, Mikrohämturie - 30 % Hypertonie |
|
|
Membranöse GN |
- Urinuntersuchung - Nierenbiopsie |
|
|
Membranöse GN |
- schwere Proteinurie - teils dysmorphe Erythrozyten |
|
|
Membranöse GN |
- Immunkomplexablagerungen auf der Außenseite der glomerulären Basalmembran, (Bild eines „Zahnrads“) - Diese Immundepots bestehen aus IgG und Komplement und imponieren im Elektronenmikroskop als sog. „humps“. |
|
|
Membranöse GN |
- symptomatische Therapie des nephrotischen Syndroms - immunsuppressive Therapie bei persistierend hoher Proteinurie über 6 Monate |
|
|
Membranöse GN |
- ⅓ Spontanheilung - ⅓ persistierende Proteinurie ohne Einschränkung der GFR - ⅓ progredienter Verlauf mit Entwicklung einer chronischen Niereninsuffizienz |
|
|
Minimal-Change-GN ・Definition (1) |
- Glomerulopathie mit prognostisch günstigem, steroidsensiblem nephrotischem Syndrom. |
|
|
Minimal-Change-GN |
- Lipoidnephrose - minimal proliferierende interkapilläre GN |
|
|
Minimal-Change-GN |
- Häufigste Ursache des nephrotischen Syndroms bei Kindern - kann sich jedoch in jedem Lebensalter manifestieren - ♂3:1♀ |
|
|
Minimal-Change-GN |
- idiopathisch |
|
|
Minimal-Change-GN |
- verschmelzung der Podozyten → Verlust der negativen Ladung auf der glomerulären Basalmembran → ↑Durchlässigkeit für negativ geladene Proteine (Albumin) (selektiven glomerulären Proteinurie) |
|
|
Minimal-Change-GN |
- Vollbild des nephrotisches Syndroms - i.d.R. kein Krankheitsgefühl, sondern Arztkonsultation aufgrund von Ödemen und Gewichtszunahme - Später Thromboseneigung und Infektanfälligkeit |
|
|
Minimal-Change-GN |
- Labor - Nierenbiopsie |
|
|
Minimal-Change-GN |
- ausgeprägte, hoch selektive Proteinurie (> 3 g/d, überwiegend Albumin) |
|
|
Minimal-Change-GN |
- Kortikosteroiden |
|
|
Minimal-Change-GN |
- ⅓ rezidivfrei - ⅓ 1–2 weitere Schübe - ⅓ Dauermedikation mit Steroiden oder anderen Immunsuppressiva („partielle Steroidresistenz“) - Kinder gute Prognose - Erwachsenen Übergang in fokal-segmentale Glomerulosklerose möglich |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) ・Definition (2) |
- Gruppe von Nierenerkrankungen, die in der histologischen Untersuchung das typische Bild der Sklerosierung des glomerulären Gefäßknäuels zeigen. - Die Sklerosierung ist fokal, d.h. auf einzelne Nephrone begrenzt, und segmental, d.h. auf einzelne Abschnitte innerhalb eines glomerulären Gefäßknäuels begrenzt. |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- fokale Sklerose - fokal segmental sklerosierende Glomerulopathie |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- verantwortlich für ca. 15 % der nephrotischen Syndrome (wichtige Ursache) |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- primäre FSGS → idiopathisch
→ HIV-assoziierte Nephropathie
→ In 30 % Genetische Mutationen nachgewiesen (Nephrin, Podocin, α-Aktinin 4). |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- primäre FSGS
- sekundäre FSGS → Sklerosierung des Glomerulums Folge der glomerulären Hyperfiltration
- familiäre FSGS → Mutationen von Genen führt zu Funktionsverlust der ladungs- und größenselektiven Filtrationsbarriere |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- 80 % Nephrotisches Syndrom - Selten asymptomatische Proteinurie - Häufig Hämaturie und Hypertonie s - 25 % Serumkreatinin erhöht. |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- Nierenbiopsie |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- Sklerose und Hyalinose einzelner Glomerulumabschnitte - Glomerula vergrößert (Hyperperfusion) - Verwachsungen der Kapillarschlingen mit der Bowman-Kapsel (Synechien) - Die histologisch normal erscheinenden Glomerula zeigen elektronenmikroskopisch eine Verplattung der Podozyten, ähnlich der Minimal-Change-GN. |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- Kortikosteroiden (Ansprechrate 30 %) - Bei Erfolglosigkeit Versuch mit Ciclosporin A. |
|
|
Fokal-segmentale Glomerulosklerose (FSGS) |
- Schlecht. - in 5–10 Jahren dialysepflichtige Niereninsuffizienz - hohe Rezidivhäufigkeit nach Nierentransplantationen |
|
|
Glomerulopathie bei Diabetes mellitus ・Definition (1) |
- Manifestation der diabetischen Mikroangiopathie an den renalen Arteriolen und Glomerula. |
|
|
Glomerulopathie bei Diabetes mellitus |
- diabetische Nephropathie - Glomerulosklerose Kimmelstiel-Wilson |
|
|
Glomerulopathie bei Diabetes mellitus |
- Typ-1- und Typ-2-Diabetes innerhalb von 10 Jahren 25 % diabetische Nephropathie |
|
|
Glomerulopathie bei Diabetes mellitus |
- AGE (advanced glycation endproducts) → vermehrten Glykierung extrazellulärer Proteine, → erhöhte Kollagenquervernetzung und Verdickung der Basalmembran → Glomerulosklerose mit glomerulärer Permeabilitätsstörung (Albumin- und später allgemeinen Proteinurie) |
|
|
Glomerulopathie bei Diabetes mellitus |
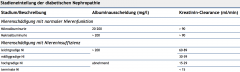
- 5 Stadien - asymptomatische Mikroalbuminurie als Frühsymptom . - Später nephrotisches Syndrom oder Hypertonie |
|
|
Glomerulopathie bei Diabetes mellitus |
- Nierenbiopsie |
|
|
Glomerulopathie bei Diabetes mellitus |
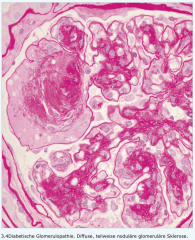
- glomeruläre Basalmembran ist verdickt - mesangialen Proliferation und Einlagerung PAS-positiven Materials im Mesangium - vernarbte Kapillarschlingen |
|
|
Glomerulopathie bei Diabetes mellitus |
- im Stadium der Mikroalbuminurie noch reversibel, wenn eine strikte Blutzucker- und Blutdruckeinstellung verfolgt werden. |
|
|
Glomerulopathie bei Amyloidose ・Definition (2) |
- Nierenschädigung infolge von Amyloidablagerung in den Glomerula - Die Niere ist v.a. bei der AA- und der AL-Amyloidose mitbetroffen. |
|
|
Glomerulopathie bei Amyloidose |
- nicht reversibles nephrotisches Syndrom, welches progredient in eine dialysepflichtige Niereninsuffizienz übergeht |
|
|
Glomerulopathie bei Amyloidose |
- Nierenbiopsie - Ursachensuche (Urinuntersuchung auf monoklonale Immunglobuline und Leichtketten bzw. bei Nachweis von Amyloid A eine Suche nach der kausalen Erkrankung) |
|
|
Glomerulopathie bei Amyloidose |

- glomeruläre Amyloidose → Amyloid bevorzugt im Mesangium und an der Basalmembran des Glomerulums (Bild). → Mit zunehmender Ablagerung veröden die Glomerula und verlieren ihre Filterfunktion.
- vaskuläre Amyloidose → Die Amyloidablagerung betrifft die Arterienäste und Arteriolen des Glomerulums.
- tubuläre Amyloidose → Durch die Ablagerung im Tubulus kommt es zu tubulären Resorptionsstörungen. |
|
|
Glomerulopathie bei Amyloidose |
- Bei manifester Nierenfunktionseinschränkung ist die Prognose ungünstig. - Mediane Überlebenszeit von Patienten mit AL-Amyloidose: 1–2 Jahre. |
|
|
Glomerulopathien mit diffuser Symptomatik ・Übersicht (4) |
- Postinfektiöse Glomerulonephritis - Rapid-progrediente Glomerulonephritis (RPGN) - Membranoproliferative Glomerulonephritis - Lupus-Glomerulonephritis |
|
|
Postinfektiöse Glomerulonephritis ・Synonyme (1) |
- Poststreptokokken-GN |
|
|
Postinfektiöse Glomerulonephritis |
- Infektion der oberen Rachenwege (Pharyngitis, Tonsillitis) oder der Haut mit β-hämolysierenden Streptokokken der Gruppe A → Antikörper führen zur Bildung von Immunkomplexen → Ablagerung an der Basalmembran der glomerulären Kapillaren → Durch Komplement- und Zytokinaktivierung kommt es zur Entzündungsreaktion in den Glomerula (Glomerulonephritis) |
|
|
Postinfektiöse Glomerulonephritis |
- Beginn 1–4 Wochen nach Ausheilung eines Streptokokkeninfekts - subfebrile Temperaturen, Arthralgien und dumpfe Schmerzen in beiden Nierenlagern - Mikrohämaturie - Proteinurie (< 3 g/24 h) - morgendliche Lidödeme und Ödeme an den Unterschenkeln. |
|
|
Postinfektiöse Glomerulonephritis |
- Eine typische Komplikation ist die Entwicklung einer arteriellen Hypertonie - Übergang in eine rapid-progressive GN mit Entwicklung einer terminalen Niereninsuffizienz ist möglich. |
|
|
Postinfektiöse Glomerulonephritis |
- Labor - Nierenbiopsie |
|
|
Postinfektiöse Glomerulonephritis |
- ↑Anti-Streptolysin-Titer, Anti-DNAse-B-Titer |
|
|
Postinfektiöse Glomerulonephritis |
- intratubulärer Erzthrozytenzylinder (auch im Urinsediment) - Kapillaren der Glomerula sind durch zahlreiche Entzündungszellen (Granulozyten, Monozyten) und abgelöste Endothelzellen verstopft - Immunkomplexe meist aus IgG und C3 auf der Außenseite der Basalmembran - Zellproliferation des Mesangiums (diffuse endokapilläre Glomerulonephritis) bei persistierendem Entzündungsreiz |
|
|
Postinfektiöse Glomerulonephritis |
- antibiotische Therapie des Streptokokkeninfekts - überwachen und ausgegleichen des Wasserhaushalts |
|
|
Postinfektiöse Glomerulonephritis |
- Kinder 90 % Ausheilung - Erwachsenen 50 % Ausheilung und häufig bleibende Nierenschäden (Niereninsuffizienz, nephrotisches Syndrom) |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) ・Definition (2) |
- Sammelbegriff für eine heterogene Gruppe von extrakapillär proliferierenden GN mit diffuser glomerulärer Halbmondbildung und schwerster glomerulärer Schädigung. - Unbehandelt führt die RPGN innerhalb weniger Wochen bis Monate zur terminalen Niereninsuffizienz. |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |
- Halbmond-GN - extrakapilläre GN |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |
- Die Inzidenz liegt bei < 1:100000 Jahr. |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |
- Typ-I = Anti-glomeruläre-Basalmembran-Typ (10 %) - Typ-II = Immunkomplextyp (40 %) - Typ-III = RPGN ohne Immunablagerungen (50 %)
|
|
|
Typ-I = Anti-glomeruläre-Basalmembran-Typ ・Definition (3) |
- Autoantikörper gegen die glomeruläre Basalmembran (Anti-GBM-AK) - lineare IgG- und C3-Komplement-Ablagerungen in der glomerulären Basalmembran - häufig begleitende Lungenbeteiligung mit Lungenblutungen (Antigenverwandtschaft von glomerulärer und alveolärer Basalmembran) („Goodpasture-Syndrom“) |
|
|
Goodpasture-Syndrom ・Definition (3) |
- Antibasalmembran-RPGN mit Lungenbeteiligung - betrifft vor allem junge Männer (< 40 Jahre) - verläuft unbehandelt in 90 % der Fälle letal |
|
|
Typ-II = Immunkomplextyp ・Definition (3) |
- Heterogene Gruppe von Immunkomplex-GN - führen zu schweren Schädigungen der Kapillaren und proliferativen glomerulären Halbmondbildungen - treten oft postinfektiös oder auch im Zusammenhang mit Autoimmunerkrankungen (Lupusnephritis, Schoenlein-Henoch-Nephritis) auf. |
|
|
Typ-III = RPGN ohne Immunablagerungen ・Definition (2) |
- fehlenden immunhistologischen Befunden in der glomerulären Basalmembran (pauciimmun) - Antineutrophile zytoplasmatische Antikörper (ANCA) |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |
- akutes nephritisches Syndrom - sehr rasche und progrediente Nierenfunktionsverlust bis hin zur terminalen Niereninsuffizienz binnen Wochen bis Monaten. |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |
- Nierenbiopsie |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |

- Halbmonde: massive Proliferationen der Bowman-Kapsel - Nachweis von frischen oder älteren Halbmondbildungen (unterschiedlich alte Läsionen, da schubweiser Verlauf) |
|
|
Rapid-progrediente Glomerulonephritis (RPGN) |
- hochdosierter Immunsuppresion mit Glukokortikoiden und Cyclophosphamid - In schweren Fällen Plasmapherese um Antikörper maschinell aus dem Blut zu entfernen |
|
|
Membranoproliferative Glomerulonephritis |
- mesangiokapilläre GN |
|
|
Membranoproliferative Glomerulonephritis |
- selten - tritt bei Kindern und jungen Erwachsenen auf. |
|
|
Membranoproliferative Glomerulonephritis ・Ätiologie (2) |
- Ursache ist unbekannt. - tritt entweder idiopathisch oder sekundär im Rahmen von malignen Erkrankungen (z.B. Lymphomen), Autoimmunerkrankungen, Infektionen (z.B. Hepatitis C) o.Ä. auf |
|
|
Membranoproliferative Glomerulonephritis |
- nephrotisches Syndrom - Hypertonie - Hämaturie. |
|
|
Membranoproliferative Glomerulonephritis |
- Labor - Nierenbiospie |
|
|
Membranoproliferative Glomerulonephritis |
- ↓des Komplementfaktors C3 - Typ I zusätzlich ↓C4 - Typ II zusätzlich ↓Anti-C3-Convertase-AK |
|
|
Membranoproliferative Glomerulonephritis |
- Glomerula erheblich vergrößert - sichelförmige subendotheliale Immundepots (überwiegend aus Komplementfaktoren und IgG) - Verdickung der Mesangiumzellen - Typ I: „Doppelkonturierung“ der glomerulären Basalmembran - Typ II: keine Doppelkonturierung, dafür aber eine massive Verdickung der Basalmembran (dense deposit disease). |
|
|
Membranoproliferative Glomerulonephritis |
- Kindern: v.a. Kortikosteroide - Erwachsene: Versuch mit ASS und Dipyridamol. |
|
|
Membranoproliferative Glomerulonephritis |
- 50 % der Patienten sind nach 5 Jahren dialysepflichtig. - Bei Nierentransplantation liegt das Risiko des Wiederauftretens im Transplantat bei fast 100 %. |
|
|
Lupus-Glomerulonephritis ・Definition (1) |
- Die Lupus-GN gehört zu den sekundären GN, die im Rahmen einer Systemerkrankung auftreten |
|
|
Lupus-Glomerulonephritis |
- Lupusnephritis |
|
|
Lupus-Glomerulonephritis |
- 50–70 % aller Patienten mit SLE entwickeln im Verlauf der Krankheit eine Nierenbeteiligung. - Die Lupusnephritis bestimmt im Wesentlichen die Prognose des SLE. |
|
|
Lupus-Glomerulonephritis |
- Immunkomplexablagerungen bzw. Immunkomplexbildungen aufgrund der im Serum vorhandenen Autoantikörper (Anti-DNA-AK, Anti-Histon-Ak etc.). |
|
|
Lupus-Glomerulonephritis |
- asymptomatische Hämaturie und Proteinurie - In selteneren Fällen kommt es zur Ausbildung eines akuten nephritischen oder nephrotischen Syndroms. - Auch der Übergang in eine RPGN ist möglich. |
|
|
Lupus-Glomerulonephritis |
- Urinsediment - Nierenbiopsie |
|
|
Lupus-Glomerulonephritis |
- Erythrozytenzylindern oder Akanthozyten |
|
|
Lupus-Glomerulonephritis ・Akanthozyten (3) |
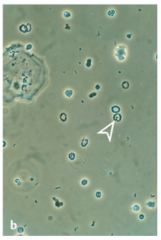
- dysmorpher Erythrozyt - bläschenförmige Ausstülpungen der Zellmembran („Micky Mouse“). - Die Verformung ensteht beim Durchtritt durch die glomeruläre Basalmembran und ist folglich beweisend für einen glomerulären Ursprung. |
|
|
Lupus-Glomerulonephritis |
- Histomorphologisch ist das Bild der Lupusnephritis nicht einheitlich, sondern hängt von Art und Menge der Immunkomplexablagerungen ab. - Die morphologischen Läsionen werden nach einem Vorschlag der WHO in 6 Klassen eingeteilt |
|
|
Lupus-Glomerulonephritis |
- Glukokortikoiden und Cyclophosphamid - Abhängig von der histologischen Klassifikation werden leichte Modifikationen der Therapie vorgenommen. Klasse 6 der Lupus-GN wird wegen fehlender Wirksamkeit nicht immunsuppressiv behandelt. |
|
|
Lupus-Glomerulonephritis |
- abhängig von der histologischen Klassifikation → GN (Klasse 1 und 2) haben eine günstigere Prognose als die diffus sklerosierenden GN |

